Vínculos
Fig 1 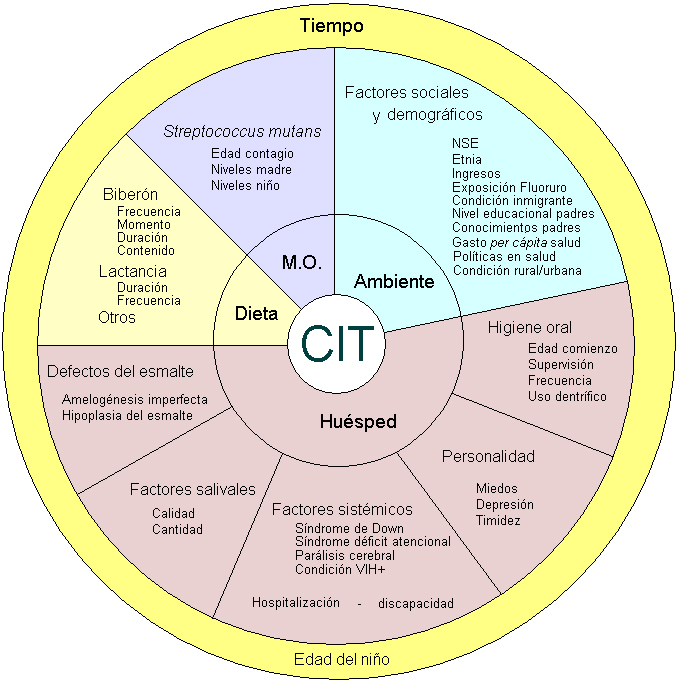
Fig 2
Tabla 1
Tabla 2
Referencias
|
Primer borrador
Caries dental
Caries dental: definición y prevalencia
La caries dental es una enfermedad infecciosa de origen bacteriano, compleja y de carácter multifactorial. En su instauración y desarrollo confluyen numerosos factores, asociados en la tríada clásica de Keyes (huésped susceptible, dieta y microorganismos cariogénicos), junto a factores medioambientales y el tiempo.
Se trata de una patología prevalente y que ha acompańado al hombre desde los inicios de la civilización (59). La masificación del consumo de hidratos de carbono refinados significó un alza significativa en su prevalencia y severidad (18), que ha logrado ser revertida en los países desarrollados gracias a la implementación de estrategias preventivas masivas (1, 63). Esta disminución se ha desacelerado en los últimos ańos (63).
Aunque la prevalencia general en los países industrializados ha disminuido, en ellos existe una tendencia a la sectorización, concentrándose normalmente en los segmentos desfavorecidos de la población (5, 7, 8, 10-13, 18, 19, 22, 26, 27, 53-55) .
En países en vías de desarrollo, en cambio, la adopción del estilo de vida occidental junto a estrategias insuficientes de inversión en salud ha llevado a un aumento en su prevalencia (2, 39), lo que no ha sucedido en sectores más aferrados a dietas tradicionales (7, 26). Y aunque la meta propuesta en 1978 por la Organización Mundial de la Salud (OMS), de reducir el índice COPD en nińos de 12 ańos a 3 hacia el ańo 2004, ha sido alcanzada por un 70% de los países, Chile no se encuentra dentro de esta mayoría (36). Ver estadísticas / Ver Mapa
Se trata, además, de una de las enfermedades más comunes en la infancia (47), siendo la enfermedad crónica más común en nińos (53).
Su prevalencia en la dentición temporal es alta, y ha llegado a niveles epidémicos en países como México (97%) (3), Emiratos árabes (93,8%) (17), China (88,5%) (26) y Escocia (75%) (4). En Recife, Brasil, se encontró un 46,2% de prevalencia en nińos de 2 a 3 ańos (10). En Estados Unidos (EU) el 8% de los nińos de dos ańos presentan caries, valor que llega a 40% en los nińos de 4 ańos (46,52)
No se ha encontrado diferencias significativas en la prevalencia entre géneros (10, 46), aunque si en la severidad, siendo mayor en el género masculino (13).
La elevada prevalencia de caries en nińos se ve apoyada en parte, por la baja asistencia de los nińos en etapa preescolar a los servicios odontológicos (8, 58), por lo que las lesiones no son pesquisadas sino hasta etapas avanzadas. Así, sólo un 20% de los nińos menores de 6 ańos asistía al odontólogo en 1996 (EU), siendo en su mayoría blancos, de hogares biparentales y con familias con mejor educación (8).
En cuanto a la severidad, los menores niveles se encontraron en Suecia, con un ceod promedio de 0,8 a los 5 ańos, y los mayores en países como China (6,1) (26) y Emiratos árabes, (8,2) (13) para el mismo grupo. En Chile se ha reportado un ceod promedio de 2,6 en nińos de 4 a 5,4 ańos (18). La severidad iría en aumento con la edad (10,11, 26, 56).
Caries de la infancia temprana
Existe un patrón especial de caries en lactantes y nińos pequeńos, cuya denominación, clasificación y etiopatogenia han sido discutidas durante décadas, aún sin llegar a acuerdo (46).
Corresponde básicamente al compromiso temprano, rápido y secuencial por caries de superficies normalmente poco susceptibles a desarrollarlas, y que ha sido clásicamente relacionado al uso inadecuado del biberón, razón por la cual algunos de sus nombres han sido “Caries del biberón” y “Caries del lactante”.
Debido a que el patrón clásico ha sido relacionado también a casos de lactancia materna prolongada y al uso de pacificadores untados en endulzantes cariogénicos (3, 4, 11), y a que la alimentación de los nińos después de los 6 meses de edad no es exclusivamente en base a lácteos, en 1994 fue propuesto el nombre de “Caries de la Infancia Temprana” (CIT) para unificar criterios diagnósticos y no inducir a errores en cuanto a su etiología (4, 12).
Aún así, los distintos patrones y grados de severidad en esta patología requieren de una subclasificación específica y que sea definitiva en cuanto a la necesidad y extensión de las estrategias preventivas y al tratamiento, como fue concluido por los reportes publicados después de la Conferencia de CIT, en 1998 (12). Con el transcurrir de los ańos aún no se ha logrado un consenso (45, 46), y una gran cantidad de autores ha propuesto distintas definiciones y clasificaciones, lo que en última instancia se he traducido en una gran dificultad para comparar los estudios.
El Instituto Nacional de Investigación Dental y Craneofacial (NIDCR) propuso en 1999 el criterio de inclusión para CIT, siendo éste la existencia de una o más piezas dentarias temporales con caries, obturaciones, o piezas perdidas por caries en un nińo menor a los 71 meses de edad (13). Propone, además, una subclasificación de mayor severidad, denominada S-CIT y que tiene valores específicos para distintos grupos etáreos, como se indica en la tabla 1 (45).
Se han publicado estudios que ilustran en la falta de poder predictivo en esta definición, ya que no distingue claramente los individuos según nivel de riesgo (26).
Al respecto, también en 1999, Wyne propuso una tipificación que busca establecer una secuencia y los factores etiológicos más probables en cada patrón (12), como se resumen en la tabla 2.
El orden secuencial de la infección está relacionado a la cronología de la erupción (24), la duración del hábito del biberón (13) o la lactancia materna, y la posición de labios, mejillas y lengua durante la alimentación, y sigue normalmente la siguiente secuencia (3):
- Incisivos superiores
- Primeros molares superiores e inferiores
- Caninos superiores e inferiores
- Segundos molares superiores e inferiores
- Incisivos inferiores
La CIT ha sido asociada a una gran variedad de factores de riesgo (Fig 1). Aún así, asociaciones que son estadísticamente significativas en algunos estudios no lo son en otros.
Factores etiológicos de CIT
La evidencia indica que los factores etiológicos clásicos de la caries dental toman connotaciones especiales en el desarrollo de CIT, como será analizado a continuación.
Dieta
Aunque el estudio de Vipeholm disipó las posibles dudas sobre la relación entre el consumo de sacarosa y el desarrollo de caries, más recientemente se ha detectado una falta de correlación entre la disminución en la prevalencia de caries y el consumo de azúcar, probablemente por la acción de otros factores como a higiene oral (1, 74). Aún así la relación es evidente, y el consumo de azúcares juega un rol fundamental en la etiología de CIT, no sólo en cuanto a su calidad y consistencia, sino también en cuanto a su frecuencia y a la vía en la que es administrada a los lactantes y nińos pequeńos. Y aunque la mayoría de los autores coincide en indicar a la dieta como el factor principal en la génesis de CIT, hay algunos que no lograron establecer una relación significativa (10, 29, 56)
Con respecto a la leche, existe gran controversia acerca de la cariogenicidad de su azúcar, la lactosa (1, 19). Ciertos estudios in vitro y en roedores sugieren que puede proteger de las caries (19), mientras que observaciones in vivo han demostrado que puede producirlas, sobre todo si es consumida frecuentemente. Una explicación para estos resultados puede provenir del hecho de que las ratas no aceptan bien la leche de bovino, y que tienden a alimentarse en menor cantidad y con menor frecuencia (1). Otros autores han defendido los efectos protectores de la leche, por su alto contenido de elementos protectores como el Calcio y el Fósforo, la Caseína, Fosfoproteínas que inhiben la disolución del esmalte y ciertos factores antibacterianos (19). Así, las opiniones son contradictorias y se necesita más investigación en este sentido. Con respecto a las fórmulas lácteas, estas cuentan con una proporción de hidratos de carbono similar a la leche humana, pero contienen menos lactosa por lo que son en su mayoría ańadidas con 5-10% de sacarosa o glucosa. Así, estudios con algunas presentaciones de leche sucedánea han demostrado una significativa disminución del pH de la placa: se ha alcanzado hasta 4,4 de pH (24). La adición de sacarosa a la leche aumenta ampliamente su potencial cariogénico. Además, puede predisponer al nińo a consumir más azúcar en el futuro (65).
Debido a su contenido en fructosa, el consumo frecuente de jugos de frutas también ha sido asociado a una mayor producción de ácidos por la placa bacteriana (1), y éstos, junto a bebidas iónicas deportivas o endulzadas han demostrado una asociación con el desarrollo de CIT(13, 24).
Biberón
El uso del biberón, especialmente nocturno, ha sido ampliamente relacionado a la aparición de CIT (13), al igual que otros elementos como las tazas antiderrame (49). El patrón de afección a los incisivos superiores se explica en parte por la posición del chupete entre estos y la lengua, dificultando la autoclisis por medio de la lengua y la saliva (4). Este hecho que explicaría la relativa resistencia de los incisivos inferiores (24), junto con una mayor proximidad a los conductos de salida de las glándulas sublingual y submaxilar (65). El biberón, usado como forma de pacificar al lactante cuando se despierta por la noche, junto a otras prácticas como la utilización ad libitum durante el día (1), son situaciones en que debido a la alta frecuencia de ingesta, se multiplica el riesgo (10). El uso nocturno, sobre todo al ańadir azúcar, coincide además con una disminución del flujo salival, disminuyendo el clearance de los hidratos de carbono, y aumentando su potencial cariogénico (65).
Lactancia
La lactancia materna provee de los nutrientes necesarios para el crecimiento, junto con inmunoglobulinas importantes para la prevención de enfermedades (72), además de proporcionar lazos importantes en el desarrollo psicológico del nińo. Una lactancia adecuada no debe prolongarse mucho más allá del ańo de edad, no sólo por el incremento de los requerimientos nutritivos del bebé sino por un riesgo elevado de desarrollar caries (1). El riesgo está relacionada a una alta frecuencia de consumo, especialmente en la lactancia “a demanda”, y no específicamente a la composición de la leche materna. Es una práctica bastante común la de postergar el destete hasta después del ańo de edad, incluso hasta los 3 ańos o más. Así, el 55% de los lactantes en India es destetado después de los dos ańos de edad (41) y virtualmente ningún bebé es destetado antes del ańo de edad en África Central (1).
Un amplio estudio conducido en Australia el ańo 2003, concluyó que la lactancia materna prolongada hasta los 12 meses de edad, tenía un efecto beneficioso en la prevención de caries en comparación con el grupo que la recibió por menos de 6 meses (13). Juárez y colaboradores encontraron que 44,3% de los nińos alimentados por biberón desarrollaron caries a los 4 ańos, en comparación con un 20,3% de los nińos alimentados por lactancia materna exclusiva, concluyendo que debería fomentarse ésta última (24).
Otros hábitos alimenticios
El consumo de bocadillos entre comidas por parte de nińos pequeńos representa una instancia difícil de pesquisar y que ańade un riesgo significativo para desarrollar CIT. En Chile, entre el 70 y el 90% de los nińos en edad preescolar consume una dieta mediana o altamente cariogénica (48), siendo el consumo mayoritariamente entre comidas, lo que coincide con los resultados obtenidos en otros países (41). Está comprobado el hecho de que una mayor frecuencia de ingesta de azúcares está relacionada con una mayor prevalencia de caries (49), ya que el pH se mantiene bajo por más tiempo y se beneficia el desarrollo de las cepas bacterianas más cariogénicas (64).
El consumo frecuente de jarabes azucarados también se ha relacionado con CIT (10).
Microorganismos
Existe evidencia considerable de que los principales microorganismos relacionados a CIT pertenecen a la especie Streptococcus mutans y de que éstos son traspasados de la madre al nińo, aunque se ha sugerido también la posibilidad de una transmisión horizontal (71). El contagio ocurriría en la llamada “ventana de la inefectividad”, entre los 19 y 31 meses de edad, aunque se han reportado infecciones tan tempranas como los 6 meses de edad, incluso antes de la erupción dentaria (50). El 20% de los nińos de 14 meses está colonizado por S. mutans, cifra que llega al 60% en nińos de 13 a 20 meses (19). La edad en que el nińo es colonizado es importante, ya que algunos estudios han demostrado que a más temprana la infección, mayor será la experiencia de caries (19). La magnitud de la colonización aumenta a medida que aumenta el número de dientes, lo que se explica a través del hecho de que S. mutans requiere de superficies no descamativas para colonizar (19). Se ha detectado una mayor infección por S. mutans en nińos con dientes perdidos con caries, y con un consumo frecuente de bebidas azucaradas (19).
Factores del huésped
Maduración y defectos del esmalte
La hipoplasia del esmalte parece ser un factor de riesgo para CIT, por proporcionar un esmalte de peor calidad y zonas retentivas para el acúmulo de placa (4, 26). Se ha detectado una mayor prevalencia de defectos del esmalte en relación a un nivel socioeconómico (NSE) bajo, lo que ha sido asociado a una deficiencia nutricional materna crónica, bajo peso al nacer y a enfermedades infecciosas perinatales (26, 65).
Factores salivales
La saliva contiene un gran número de elementos que participan en la protección de los tejidos orales (60) (Fig 2), y los pacientes con un menor flujo salival desarrollan más caries, sobre todo en sitios poco susceptibles (61). Entre los factores que han sido directamente relacionados a una mayor prevalencia de CIT se cuentan una menor capacidad buffer de la saliva, un menor flujo salival (26) y una menor secreción de IgA (6)
Factores sistémicos
Ciertas patologías sistémicas condicionan un mayor riesgo de desarrollar caries, ya sea por provocar un menor dominio motriz que imposibilita o dificulta la higiene, o por una derivación forzadas de éstas prácticas a terceras personas. El consumo permanente de medicamentos en ciertos casos se relaciona con hiposialia (15), lo que junto al consumo de jarabes azucarados optimiza las condiciones para el desarrollo de esta patología. Los nińos en muchos casos presentan mal comportamiento, lo que se traduce además, en bajos índices de restauración. Así, ha sido demostrado que los nińos con discapacidades asisten menos al dentista que los nińos sanos, y tienen peor higiene y salud oral (8).
Las patologías que han sido relacionadas directamente con una mayor prevalencia de CIT son, entre otras, el Síndrome de Down (14), el Síndrome de déficit atencional (15), la parálisis cerebral (25) y la condición VIH+ (29).
Los nińos hospitalizados dependen ampliamente de los cuidados prestados por enfermeras, lo que incluye la mantención de su higiene oral. Reportes actuales han logrado clarificar en qué medida estos cuidados no son entregados eficientemente, y cómo una intervención educativa produce una mejora evidente en la calidad de esos cuidados (30).
Personalidad
Los nińos con dificultades de adaptación, ya sea por agresividad, miedos, depresión u otros problemas de índole social, se rehúsan más a ser atendidos, presentando tasas de atención odontológica mucho menores que el resto de los nińos (34). Un estudio demostró que los nińos tímidos tenían un mayor riesgo de presentar CIT, lo que se ha relacionado a un mayor uso en frecuencia del biberón y al manejo de las dificultades para conciliar el sueńo por parte de los padres (52). En Dinamarca, un país con baja prevalencia de caries, se demostró que los nińos con menor rendimiento escolar tienden a tener una peor higiene oral, comen más dulces y consumen más bebidas azucaradas que los otros nińos (33).
Higiene oral
La masificación de las prácticas de cepillado, junto al uso de pastas dentríficas fluoruradas ha tenido un impacto indiscutible en la prevalencia de la caries dental. Aún así, el hábito del cepillado dental es cultural y en algunos grupos étnicos que no cepillan sus dientes las caries aparecen sólo luego de un cambio en la dieta (10). La situación de los nińos es especial en este contexto, ya que dependen de los adultos en cuanto a la instauración de este hábito y debido a que generalmente no son capaces de realizar las técnicas eficientemente debido a su limitado desarrollo motriz.
Así, no sorprende el hecho de que los nińos que no cepillan sus dientes tengan una mayor prevalencia y severidad de caries dental que aquellos que si lo hacen (10), y que los nińos que reciben asistencia en el cepillado se cepillen con mayor frecuencia (37). Adicionalmente, la edad en que se comienza el cepillado ha demostrado ser relevante en cuanto a la incidencia de caries en estudios retrospectivos (10, 13).
En cuanto al tipo de dentrífico utilizado, se ha comprobado que los nińos que utilizan pastas de nińo usan más dentífrico y se cepillan por más tiempo que los que utilizan pastas de adulto (37)
Adicionalmente, un estudio en nuestro país ha logrado establecer que un mal cepillado presenta una mayor relación con la aparición de caries en preescolares que una dieta altamente cariogénica (18).
Factores sociales
La prevalencia de muchas enfermedades lleva implícito un determinante social. Las desigualdades en el área de la salud oral son un hecho hasta en los países más avanzados, en donde ciertos grupos de riesgo se han convertido en el foco de la mayor parte de las intervenciones (62). La forma en que interactúan los variados factores sociales, demográficos y conductuales es muy compleja. En la mayoría de los estudios publicados no se logra definir un poder predictivo poderoso individual para cada una de estas variables
Nivel socioeconómico
La evidencia avala el hecho de que ciertos segmentos desfavorecidos de la población presentan una mayor prevalencia de caries (13, 22, 53, 55). De esta forma, un bajo nivel socioeconómico (5-7, 18, 19, 26, 27), la condición de inmigrante (8,29) y la pertenencia a ciertas minorías étnicas (10, 11, 22) han sido apuntados como factores de riesgo para el desarrollo de CIT, aunque la medida en que cada uno de ellos influya en el modelo final permanece difícil de cuantificar debido a la superposición que existe entre ellos. Además, existe evidencia que demuestra ciertas diferencias en cuanto al status rural/urbano, siendo estas contradictorias. El mayor acceso a los servicios dentales en la ciudad se ve en muchos casos menoscabado por una oferta amplia en alimentos cariogénicos (9).
Los ingresos familiares presentan una relación lineal inversa con la prevalencia y severidad de CIT (13). Otros factores identificados son la falta de seguros médicos que incluyan el tratamiento dental (40), el estado marital de los padres y el tamańo de la familia (54, 56), y un mal estado de salud oral de la madre (43).
Tomando en cuenta que los nińos de peor condición socioeconómica presentan menores índices de obturación (28), que en promedio reciben consultas más cortas, y que son menos referidos a especialistas que los de mejor situación (27, 35), se da una situación en la que aquellos individuos que más requieren de atención son en efecto los que menos la reciben.
Adicionalmente, ciertos cambios estructurales en la sociedad han tenido repercusiones a todo nivel, incluyendo a la familia. Así, en la sociedad actual la mujer ha sido integrada activamente a labores fuera del hogar, muchas veces poco tiempo después del parto (sobre todo en familias de bajos ingresos), delegando el cuidado de los hijos en terceras personas normalmente menos capacitadas e interesadas en estimular los hábitos de higiene de los nińos (38).
Educación de los padres
La educación en salud oral proviene principalmente de la madre, por lo que el grado de interés y la motivación de esta tendrá repercusiones en el estado de salud de sus hijos. Por esto, parece lógico que la alta prevalencia de la CIT esté asociada estrechamente a un bajo nivel educacional de las madres (17), y que este haya sido relacionado inversamente con el ceod de sus hijos. En adición, las madres desconocen en muchos casos lo dańino de las prácticas de lactancia inadecuadas, especialmente si son jóvenes (16). Hijos de madres jóvenes y solteras presentan una mayor prevalencia y severidad de CIT (13).
En nuestro país se ha reconocido la indiferencia y escasos conocimientos de la población respecto a los hábitos alimentarios y la higiene oral (18). La creencia popular de que la fórmula dentaria temporal es de menor importancia que la permanente y que los únicos azúcares que pueden causar caries provienen de los dulces, crea una situación en que las madres sistemáticamente ignoran la necesidad de mantener una higiene oral óptima en sus hijos y el tratamiento se busca casi exclusivamente en caso de dolor (20).
Es importante mencionar que el nivel educacional ha demostrado una relación más fuerte con CIT que el ingreso, lo que demostrado en el análisis de familias que cambiaron su status social (17).
Políticas a nivel nacional
Las políticas en salud de un país tienen un efecto en las condiciones de vida de sus ciudadanos. Así, se ha encontrado una relación inversa entre el gasto nacional per cápita en salud y la prevalencia de caries (39).
En EU, Medicaid ha incorporado la cobertura de CIT, y se han incorporado programa específicos de prevención a segmentos en alto riesgo en algunos estados, como hispanos y nativos americanos, los que son aplicados a través de profesionales no dentales del área de la salud. Los resultados han sido prometedores (55).
En Chile la prevención de la CIT forma parte de la norma de actividades promocionales y preventivas específicas en la atención odontológica infantil, habiéndose educado con este propósito al equipo pediátrico de consultorios y servicios de salud pública, en el contexto del Control de Salud del Nińo, y el Control Odontológico del Nińo Sano (24).
Consecuencias de CIT
Las consecuencias de CIT son variadas, y entre ellas se cuentan dolor, infecciones, abscesos, dificultades en la masticación, malnutrición, problemas gastrointestinales (29) y en algunos casos osteomielitis y meningitis (15). Además, un rápido compromiso por caries de los primeros molares permanentes, que cuentan con una fase eruptiva larga durante la cual no están expuestos a la limpieza por el cepillado (44), y por lo tanto el traspaso de la infección a la dentición permanente. De hecho, los nińos con CIT presentan un riesgo tres veces mayor de desarrollar caries en la dentición permanente que los nińos sanos, lo que ha sido recientemente comprobado vía estudios longitudinales (26,29,10). Existe una alteración de los patrones de alimentación y sueńo (22), encontrándose en ese sentido una asociación directa entre CIT y un menor peso y estatura (10, 22), los que se recuperan luego de la rehabilitación (22).
Varios estudios concluyen que los nińos con CIT pierden más días de clases y tienen una capacidad disminuida para aprender (8, 53, 57).
En casos severos, la pérdida de las piezas temporales puede provocar maloclusiones al afectar la guía para la erupción de las piezas permanentes, y causando mala pronunciación y baja autoestima (29). La gran mutilación asociada determina la necesidad de tratamientos restauradores más complejos, cuya necesidad no es comprendida por el nińo pequeńo, generando ansiedad y pudiendo predisponer negativamente al nińo para acudir nuevamente al odontólogo. Se ha estimado que un 6% de los nińos sufre de miedos y fobias incompatibles con la atención odontológica (23).
Por último, CIT se ha visto asociada a una mayor incidencia de defectos en el esmalte de la pieza dentaria permanente asociada.
Prevención y tratamiento
Prevención
Dentro de la prevención de la caries dental, no hay duda que la medida más importante en los últimos 50 ańos ha sido la incorporación del Fluoruro al agua potable (68), aunque el modo en que este actúa (ya sea de forma sistémica o tópica) ha sido fenómeno de debate hasta los tiempos actuales (69).
En relación específica con CIT, la prevención especialmente vía educación y protección específica se vuelve esencial. Con respecto a la primera, numerosas intervenciones a través de programas educativos en nińos en etapa preescolar han demostrado disminuir significativamente la experiencia de caries de esos nińos a futuro (42), y la educación de los padres y cuidadores ha demostrado ser una de las estrategias de prevención más costo-efectivas (30, 57). Aún así, algunos programas que han buscado cambiar hábitos dańinos relacionados al uso del biberón, fallaron en lograr un cambio sustantivo en éstas prácticas (50). Es importante agregar que nińos y jóvenes responden mejor a una presentación visual de las recomendaciones a seguir (32), y que estas deben ser enfocadas en miras a cambiar los hábitos, y no solamente para aumentar el conocimiento, ya que un mayor conocimiento por si solo no logra cambiar el comportamiento (33)
En relación a la protección específica, se han enfocados los esfuerzos en evitar o al menos retrasar y controlar la infección por S. mutans, ya sea controlando la infección en la madre o en el nińo. Así, ciertas terapias con antimicrobianos aplicadas en las madres han logrado una disminución importante en los niveles de S. mutans en sus hijos, junto a una menor prevalencia de caries (50). Dentro de ellos, la clorhexidina es considerada como el antimicrobiano más efectivo, lo que ha sido comprobado en meta análisis de gran confiabilidad (67). En adición, algunos autores han efectuado una terapia tópica periódica con povidona yodada al 10% a nińos con CIT severas, con cierto éxito (73). Actualmente se encuentra en desarrollo la técnica que permitiría introducir la estrategia más revolucionaria en este campo, y que se refiere a la inmunización de infantes y nińos pequeńos: la esperada “vacuna contra las caries” (66).
El control de CIT también requiere de un diagnóstico oportuno, y así la mayoría de las instituciones del área de la salud recomiendan que la primera visita del nińo al odontólogo sea al ańo de edad, y que se efectúen controles periódicos, sobre todo en casos de patología (31). Se ha sugerido además el trabajo en equipos multidisciplinarios, cambiando el enfoque desde uno eminentemente restaurador y centrado en el nińo, a uno más amplio que reúna a toda la familia, sus hábitos de salud oral y estilos de vida (57).
Tratamiento
El tratamiento logra mejorar la calidad de vida de los nińos con CIT, según han referido los mismos pacientes y sus padres (53), pero es complejo, costoso y muchas veces difícil de realizar debido a la corta edad del paciente. Además, en muchos casos es tardío. No sorprende en este sentido encontrar que en el EU entre un 40 y un 65% de las emergencias de origen dental se deban a emergencias no traumáticas relacionadas a caries dental (59).
Con relación a los costos, se ha calculado que este varía entre U$408 y 1725, dependiendo de la severidad, por lo que es comprensible que para ciertas familias de bajos ingresos, el tratamiento de CIT puede volverse prohibitivo (29). Es importante ańadir que muchas veces se debe recurrir al uso de sedación consciente o anestesia general, lo que adiciona costos al tratamiento (22, 51, 57), los que pueden llegar a U$7000 (22), y aumenta los riesgos para el paciente (57). Esto toma relevancia en condiciones que alrededor de 47% de los tratamientos de CIT en un hospital requieren de anestesia general (57). Yendo más allá, se ha demostrado que las restauraciones realizadas bajo anestesia general, son de mejor calidad en cuanto a ajuste, presentan una menor tasa de caries secundarias, y comprenden una mayor indicación de coronas de acero inoxidable, las que presentan un mejor desempeńo clínico en estos casos (51).
En cuanto al tratamiento ambulatorio, estudios recientes en el Reino Unido han revelado que los odontólogos se basan en una gran cantidad de factores para elaborar un plan de tratamiento. Así, escogen selectivamente restaurar algunos dientes temporales, mientras dejan otros sin restaurar, basándose en factores clínicos, patrones de asistencia y el área de atención en que se trabaje, junto con las expectativas de los padres y el respaldo socioeconómico del nińo. (35)
Aún así, los retratamientos son comunes en CIT y la mayor parte se debe a caries nuevas. La aparición de nuevas lesiones ha sido datada entre 15,6 y 17,7 meses después del tratamiento y son menos comunes en nińos tratados bajo anestesia general (59%) con respecto a los nińos tratados bajo sedación consciente (74%) (51) .
|